Infezioni degli organi genitali femminili. Trattamento delle malattie degli organi genitali maschili
La salute dell'uomo è di competenza dell'urologo, del dermatovenerologo e del sessuologo. Sono questi tre specialisti che studiano, diagnosticano e curano le patologie che colpiscono il sistema riproduttivo maschile. In caso di problemi legati al processo infettivo, è necessario contattare i primi due e, in caso di disfunzione sessuale, l'ultimo. E se l'urologo si occupa soprattutto della cura di quelle nosologie che lo richiedono intervento chirurgico, quindi il dermatovenerologo utilizza esclusivamente tecniche terapeutiche.
Malattie genitali maschili - tipi
Non esiste una classificazione univoca delle malattie dell’apparato riproduttivo maschile, ma la maggior parte dei medici preferisce suddividere questa categoria di malattie come segue:
- Le malattie trasmesse attraverso il contatto sessuale includono anche la tricomoniasi, la clamidia, le verruche genitali, la sifilide, l'herpes genitale e molte altre.
- I disturbi riproduttivi sono malattie associate a ridotta spermatogenesi.
- Problemi che portano allo sviluppo di disfunzioni riproduttive. Tutti sono associati ad un alterato riempimento dei corpi cavernosi con il sangue.
- Non specifico processi infettivi- uretriti, cistiti e altre patologie che non hanno all'origine un agente patogeno specifico.
Infezioni genitali maschili
La patologia infettiva più comune è l'herpes genitale. È sufficiente la violazione dell’igiene o della cultura di base relazioni intime quanto immediatamente si verifica l'infezione da questo tipo di virus dell'herpes. Un'altra domanda è che non tutti hanno questo problema: affinché si verifichino manifestazioni specifiche, sarà necessaria una diminuzione dell'immunità (le difese del corpo). Un uomo avverte un forte prurito all'inguine, bruciore e disagio, che aumenta molte volte durante il sesso.
Malattie fungine degli organi genitali maschili
Esistono funghi microscopici del genere Candida, che hanno un colore biancastro e, quando l'immunità è ridotta, causano danni micotici alle mucose. I sintomi tipici sono forte bruciore, vampate e secrezioni biancastre. Questi pazienti e i loro partner sessuali devono essere ulteriormente testati per l’HIV.
Malattie infiammatorie degli organi genitali maschili
Tutte le infezioni batteriche negli uomini si manifestano con secrezioni biancastre sgradevoli, maleodoranti. Lo stesso vale per le patologie causate da protozoi e flora atipica. Questa categoria comprende tricomoniasi, clamidia, gonorrea, sifilide e molti altri. L'eccezione è l'herpes genitale.
Malattie della pelle degli organi genitali maschili
I segni patologici compaiono sulla pelle a seguito delle seguenti patologie:
- La sifilide è una manifestazione caratteristica, il sifilide e la roseola di Fournier.
- Herpes genitale: comparsa di vesciche contenenti essudato chiaro.
- Candidosi: eruzioni cutanee biancastre.
Cioè, non separatamente malattie della pelle- tutti questi segni sono sintomi di una certa nosologia localizzata nei genitali.
Sintomi di malattie degli organi genitali maschili
Le manifestazioni più comuni sono:
- Una sensazione di prurito e disagio che aumenta durante le relazioni intime.
- Perdite fetide e biancastre.
- Disturbi riproduttivi
Trattamento delle malattie degli organi genitali maschili
- Eliminazione delle cause: distruzione dell'agente patogeno.
- Sollievo dai sintomi: antinfiammatori e antidolorifici.
- La terapia antibatterica ad ampio spettro è rilevante se non è possibile isolare un agente patogeno specifico e determinarne la sensibilità ai farmaci.
Come trattare le malattie sessuali maschili?
Vengono utilizzati agenti antibatterici ad ampio spettro:
Cioè, il trattamento sarà efficace solo se viene selezionato un farmaco la cui azione sarà mirata a distruggere un agente patogeno specifico (terapia etiotropica).
Prevenzione delle malattie del sistema riproduttivo maschile
Dovranno essere rispettati i seguenti principi:
- La cultura della vita intima è la presenza di un partner sessuale permanente e l'uso della contraccezione e della protezione personale.
- Igiene degli organi riproduttivi.
- Esami preventivi periodici.
Seguendo tutti i suggerimenti di cui sopra, puoi essere sicuro che l'uomo sarà sano e si libererà dei disturbi del sistema genito-urinario.
Le malattie infettive e infiammatorie degli organi genitali occupano un posto di primo piano nella struttura della morbilità ginecologica e urologica (60-65%).
Le complicazioni associate alle infezioni genitali sono numerose e varie, tra cui:
- infertilità
- sfondo e malattie precancerose della cervice
- gravidanza ectopica
- dolore pelvico
- complicanze infettive dopo l'intervento chirurgico
- aborto spontaneo e minaccia di aborto spontaneo
- infezione intrauterina del feto
- aumento della morbilità e della mortalità dei neonati
Attualmente, le malattie infettive degli organi genitali negli uomini e nelle donne sono caratterizzate da un'eziologia combinata, cancellata o asintomatica quadro clinico(mancanza di disturbi), alta frequenza di infezioni miste e tendenza alle ricadute.
Il gruppo delle malattie sessualmente trasmissibili comprende più di 20 infezioni. Tuttavia, alcuni di essi - scabbia, pediculosi, enterite patogena, epatite virale - appartengono a un sottogruppo di malattie sessualmente trasmissibili condizionatamente. Altri - vaginosi batterica, candidosi genitale - sono varianti dello squilibrio della microflora nella vagina.
Classificazione moderna delle malattie sessualmente trasmissibili.
Malattie sessualmente trasmissibili:
- sifilide
- gonorrea
- cancroide
- linfogranuloma inguinale (malattia di Durand-Nicolas-Favre)
- granuloma inguinale
Infezioni sessualmente trasmissibili che colpiscono principalmente i genitali:
- clamidia
- tricomoniasi
- micoplasmosi
- ureaplasmosi
- candidosi
- vaginosi batterica
- mollusco contagioso
- herpes genitale
- verruche genitali
- Shigellosi urogenitale degli omosessuali
- pidocchi del pube
- scabbia
Infezioni trasmesse sessualmente con danno predominante ad altri organi:
- epatite B
- citomegalia
- amebiasi
- giardiasi
L'infezione da una IST non sempre indica promiscuità sessuale: anche con un partner abituale esiste un certo rischio di ammalarsi. Ruolo importante svolgono un ruolo nella diffusione delle malattie sessualmente trasmissibili fattori biologici, ad esempio, mutazione di microrganismi, formazione di resistenza ai farmaci, ecc.
Se notate segni di malattia, consultate immediatamente un medico. Ricorda: una volta che la malattia raggiunge lo stadio cronico, sarà molto più difficile curarla. Quando si trattano le malattie sessualmente trasmissibili, è impossibile fare a meno di un medico specialista, di casa e rimedi popolari non esiste una cura per queste malattie! Non automedicare in nessun caso né utilizzare farmaci ampiamente pubblicizzati senza aver prima consultato il medico, ciò può portare a gravi conseguenze.
Il principio fondamentale nel trattamento delle malattie sessualmente trasmissibili è il trattamento simultaneo dei partner sessuali, anche se l'esame non ha rivelato la malattia in uno di loro. In questo caso è comunque necessario sottoporsi a un ciclo di cure, poiché potrebbe essere portatore asintomatico della malattia.
Presso la Clinica di Ginecologia e Urologia Omega-Kiev riceverete assistenza qualificata per risolvere i problemi associati alle infezioni a trasmissione sessuale.
Le moderne apparecchiature diagnostiche e terapeutiche e l'elevata professionalità del personale medico consentono di stabilire una diagnosi più accurata e di effettuare un trattamento efficace.
Il lavoro medico viene svolto secondo moderni algoritmi diagnostici e terapeutici, tenendo conto delle caratteristiche individuali di ciascun organismo e consentendo il più obiettivo:
- Determinare la presenza di danni nel corpo, il suo grado, posizione e attività.
- Scopri il loro motivo.
- Fornire una terapia efficace.
- Sviluppare misure preventive per evitare ricadute e complicazioni.
La gonorrea (la malattia è chiamata anche gonorrea, tripper, frattura) è una malattia infettiva malattia venerea, in cui le mucose degli organi genitourinari, la mucosa dell'occhio, la cavità orale e il retto sono danneggiate.
Gonorrea
Cause dell'infezione da gonorrea
L'agente eziologico della gonorrea è il gonococco. Nella maggior parte dei casi, la gonorrea (gonococco) viene trasmessa sessualmente. Nella maggior parte dei casi, la gonorrea si trasmette attraverso il contatto sessuale, soprattutto dopo rapporti occasionali senza l'uso del preservativo. L'infezione da gonorrea avviene attraverso tutti i tipi di rapporti sessuali: durante i rapporti sessuali normali, durante i rapporti oro-genitali, durante i rapporti anali e semplicemente attraverso il contatto dei genitali, senza inserimento del pene nella vagina.
In alcuni casi, l'infezione attraverso mezzi domestici è possibile, ad esempio attraverso articoli domestici: lenzuola, biancheria intima, salviette, asciugamani, ecc. Questa via di infezione è tipica soprattutto della metà femminile della popolazione e soprattutto delle ragazze.
Un bambino può essere infettato da una madre affetta da gonorrea quando attraversa il canale del parto. Allo stesso tempo, la mucosa degli occhi è colpita e nelle neonate sono colpiti anche i genitali. Il 60% della cecità neonatale è causata dalla gonorrea.
Sintomi, segni e decorso della gonorrea
Il periodo di incubazione della gonorrea può variare da 1 a 15 giorni. Ma di solito i primi segni di gonorrea compaiono 3-5 giorni dopo l'infezione.
Gli uomini infetti avvertono abbondanti secrezioni mucopurulente, accompagnate da prurito, dolore e bruciore durante la minzione. La secrezione può essere spontanea o verificarsi quando viene applicata pressione sulla testa del pene. Si osserva anche arrossamento e attaccamento dell'apertura esterna del canale. A volte si verificano erezioni dolorose durante la notte. Le condizioni generali del paziente non cambiano in modo significativo, in alcuni casi è possibile un leggero aumento della temperatura.
Fino al 70% delle donne affette da gonorrea non avverte alcun disagio. Nel restante 30% delle donne, la gonorrea è accompagnata da perdite vaginali purulente (mucopurulente), dolore durante la minzione e stimolo frequente. Spesso le donne affette da gonorrea sperimentano un'infiammazione delle gonadi, accompagnata da gonfiore e forte dolore alle labbra.
Sia nelle donne che negli uomini, la gonorrea avanzata provoca cambiamenti negli organi genitali, portando spesso alla sterilità e ad altre complicazioni, e colpisce anche altri organi: reni, cuore, fegato, cervello, pelle, ossa, muscoli, articolazioni e può causare avvelenamento del sangue.
Diagnosi della malattia
Anche se sono presenti i sintomi descritti della gonorrea, diagnosticare la malattia ed effettuare una diagnosi accurata è possibile solo in laboratorio. Di solito viene prelevato uno striscio dal tratto urogenitale ed esaminato per la presenza di gonococchi.
Trattamento della gonorrea
Se sospetti la gonorrea, non autodiagnosticarti o automedicare in nessun caso. La gonorrea è una malattia molto grave che porta a gravi conseguenze se non trattata correttamente: quando compaiono i primi segni della malattia, contattare immediatamente un venereologo, un urologo o un ginecologo.
Se hai la gonorrea, devi osservare rigorosamente le regole di igiene personale, dopo aver visitato il bagno, assicurati di lavarti le mani con sapone; Gli uomini non dovrebbero spremere il pus dall'uretra: ciò potrebbe causare la diffusione dell'infezione.
Quando si cura la gonorrea, si consiglia di bere molti liquidi ed escludere cibi piccanti, alcol e birra dalla dieta quotidiana. Non è consigliabile visitare la piscina, andare in bicicletta e sulle cyclette, anche di grandi dimensioni attività fisica e lunghe camminate.
Gli antibiotici sono prescritti per curare la gonorrea. I più efficaci sono i fluorochinoloni e le cefalosporine. La cessazione prematura del trattamento è inaccettabile; è necessario completare l'intero ciclo di trattamento, perché anche con i primi miglioramenti e scomparse segni esterni L'agente patogeno della gonorrea (gonococco) rimane nel corpo e la malattia diventa cronica. Si consiglia di riesaminare dopo un ciclo di trattamento.
Prevenzione della gonorrea
È necessario esaminare e, se viene rilevata la malattia (segni di gonorrea), il trattamento di tutte le persone che hanno avuto contatti sessuali con un paziente affetto da gonorrea. È inoltre necessario esaminare le ragazze se anche uno solo dei genitori si ammala.
L'uso del preservativo è il metodo più affidabile per prevenire l'infezione sia dalla gonorrea che da altre malattie veneree malattie sessualmente trasmissibili.
Con la gonorrea non esiste immunità e, se si è negligenti, sono possibili ripetute infezioni da gonorrea.
Dopo un rapporto sessuale senza preservativo, urinare immediatamente e lavare i genitali esterni con acqua tiepida e sapone (preferibilmente sapone domestico). In questo modo puoi lavare via eventuali gonococchi che si sono depositati su di loro. Entro 2 ore dal rapporto sessuale, per la prevenzione vengono utilizzati antisettici speciali sotto forma di soluzioni: gibitan, cidipol, miramistina e altri. Distruggono i gonococchi e gli agenti patogeni di altre malattie sessualmente trasmissibili malattie infettive. Non bisogna però dimenticare che questi rimedi non sono efficaci al 100%, e la loro efficacia diminuisce man mano che aumenta il periodo di tempo trascorso dal rapporto sessuale.
Clamidia
L’infezione da clamidia è uno dei quattro tipi più comuni di infezioni a trasmissione sessuale (IST): tricomoniasi, clamidia, gonorrea e sifilide.
Agenti infettivi
Vie di trasmissione:
- Tratto sessuale
- Da madre a figlio durante la gravidanza e il parto)
La prevalenza della clamidia è molto alta. La clamidia si riscontra nel 50% delle donne con malattie infiammatorie degli organi genitali.
Diagnostica
La diagnosi di laboratorio della clamidia è un problema complesso. I metodi più comunemente utilizzati sono:
- Il metodo citologico (esame al microscopio di uno striscio dal canale cervicale) può rilevare solo il 9-15% dei casi di infezione da clamidia. Prima di fare uno striscio, una donna non deve urinare per 4-5 ore e non deve assumere antibiotici per 1 mese.
- I moderni metodi di diagnosi specifica sono metodi di immunofluorescenza diretta e indiretta e test immunoenzimatici.
- Metodo sierologico per rilevare gli anticorpi contro la clamidia mediante analisi del sangue.
- Metodi diagnostici del DNA.
Decorso della malattia
Il periodo di incubazione dura in media 10-14 giorni.
Il sito principale della lesione nelle donne è solitamente la mucosa della cervice e dell'uretra. L'infezione da clamidia non ha manifestazioni caratteristiche. Le donne possono essere preoccupate per l'aumento delle secrezioni dal tratto genitale, possono avvertire dolore al basso ventre e all'osso sacro durante e dopo il rapporto sessuale e dolore durante la minzione. All'esame vengono spesso rilevati erosione cervicale e cervicite. Ma più spesso l'infezione avviene senza alcuna sensazione e con manifestazioni cliniche minime.
Complicazioni
A causa dell'assenza o di manifestazioni lievi di questa infezione, i pazienti non sempre consultano un medico. A questo proposito possono insorgere diverse complicazioni: l’infezione da clamidia può causare infertilità primaria e secondaria a seguito della lesione tube di Falloppio e mucosa uterina. Nelle donne con infertilità tubarica, la clamidia si riscontra nel 42-49% dei casi. La clamidia causa una percentuale significativa di complicazioni nelle donne in gravidanza: parto prematuro, gravidanza non in via di sviluppo, aborto spontaneo, polidramnios.
L'infezione da clamidia nei neonati è possibile. Di solito l'infezione si verifica durante il passaggio attraverso il canale del parto, ma se la clamidia entra nel canale del parto liquido amniotico, si verifica un'infezione intrauterina del feto. I neonati sviluppano congiuntivite, lesioni del rinofaringe, dell'orecchio medio, dei polmoni e di altri organi.
Trattamento
Il trattamento della clamidia, soprattutto delle sue forme croniche, non è sempre un compito facile. Vengono utilizzati antibiotici gruppi diversi, avendo la capacità di agire sulla clamidia. Al giorno d'oggi, i farmaci tetraciclinici più utilizzati sono la doxiciclina e Unidox. Più efficaci sono sumamed, rulid, tarivid e molti altri.
Per la clamidia nelle donne in gravidanza, il trattamento antibiotico inizia dopo la 14a settimana di gravidanza, utilizzando eritromicina, amoxicillina e clindamicina.
Oltre agli antibiotici, il trattamento utilizza farmaci che aumentano l'immunità del corpo: eleuterococco, citronella, ginseng; vitamine, agenti topici, laserterapia. Dopo un ciclo di trattamento antibiotico, è necessario prescrivere moderni agenti antifungini Diflucan, Pimafucin, ecc. E farmaci che ripristinano la normale flora della vagina e dell'intestino: Lactobacterin, Bifidumbacterin, ecc. Va tenuto presente che con cronica clamidia, un ciclo di trattamento potrebbe non essere sufficiente. Il trattamento deve essere effettuato su entrambi i coniugi o partner sessuali; il controllo della guarigione viene effettuato non prima di 3-4 settimane dal suo completamento.
Ureaplasmosi
Cause di infezione da ureaplasmosi
Per l'ureaplasma sono state stabilite le seguenti vie di trasmissione dell'infezione: sessuale, liquida (goccioline liquide e domestiche - contatto diretto con un paziente affetto da ureaplasmosi e attraverso oggetti comuni), intrauterina e natale (infezione di neonati con ureaplasmosi quando una madre ha infettato con l'ureaplasmosi passa attraverso il canale del parto). Nelle donne, l'ureaplasmosi si verifica circa 2 volte più spesso che negli uomini, mentre altri tipi di micoplasmosi si verificano approssimativamente nelle stesse proporzioni.
Sintomi dell'ureaplasmosi, segni e decorso dell'ureaplasma
- Frammentario scarico liquido dal tratto genitale, aspetto ricorda il siero di latte.
- Prurito dei genitali esterni, della parte distale dell'uretra e di altre mucose.
- Le donne avvertono dolore a metà o alla fine delle mestruazioni e una “macchia” brunastra prima o dopo le mestruazioni.
- Secrezione intermestruale (ovulatoria) di sangue o leucorrea brunastra.
- Eruzioni cutanee.
- Dolore nella zona del fegato non associato a colecistite.
- Estrema tendenza a prendere il raffreddore.
- Urolitiasi.
Diagnosi della malattia
La diagnosi della malattia è piuttosto complicata: non ci sono segni caratteristici solo dell'ureaplasma e sono così piccoli che non possono essere rilevati con la microscopia convenzionale. Per rilevare la malattia, viene prelevato uno striscio dal soggetto ed esaminato utilizzando il metodo della reazione a catena della polimerasi (diagnostica PCR-DNA) o anche mediante immunofluorescenza. La diagnosi è possibile anche esaminando il sangue da una vena per la presenza di anticorpi contro l'ureaplasma;
Trattamento dell'ureaplasmosi
La medicina moderna tratta l'ureaplasmosi con antibiotici. Di solito si tratta di macrolidi, tetracicline, azalidi, cefalosporine, fluorochinoloni. Utilizzando questi farmaci, è relativamente facile ottenere la scomparsa delle manifestazioni cliniche della malattia nel paziente e test “buoni”. Tuttavia, alcuni medici sottolineano la bassa probabilità di eliminazione completa dell'agente patogeno. Un po' a parte si distingue il trattamento dell'ureaplasmosi, in cui dominano le tetracicline e i macrolidi, che forniscono i migliori risultati. Le statistiche per il trattamento dell'ureaplasmosi dicono che in circa il 10% dei casi esiste una resistenza completa a questi antibiotici. Se il trattamento dell'ureaplasma con questi farmaci non ha successo, si raccomanda il passaggio ai fluorochinoloni. Esiste anche un regime di trattamento per il microplasma medicinali omeopatici Tuttavia, solo gli omeopati molto esperti e altamente qualificati sono in grado di curare l'ureaplasmosi in questo modo.
Prevenzione dell'ureaplasmosi
È necessario esaminare e, se viene rilevato l'ureaplasma, trattare tutte le persone che hanno avuto contatti sessuali con il paziente. Il trattamento deve essere effettuato insieme a un partner sessuale. Altrimenti, la reinfezione è inevitabile: non si verifica resistenza all'ureaplasma.
Tricomoniasi
La tricomoniasi (tricomoniasi) è una malattia venerea manifestata da complesse lesioni infiammatorie di varie parti del sistema genito-urinario.
Cause dell'infezione da tricomoniasi
Sintomi, segni e decorso della tricomoniasi
Nessuna delle manifestazioni dell'infezione da Trichomonas è caratteristica esclusivamente di questa malattia. La tricomoniasi può manifestarsi:
Sintomi della tricomoniasi nelle donne:
- secrezioni vaginali, spesso abbondanti, schiumose, con una tinta giallo-verde e un odore sgradevole;
- prurito nell'area dei genitali esterni e della vagina;
- dolore durante i rapporti sessuali;
- scarico dall'uretra;
- sensazioni dolorose durante la minzione;
- aumento della voglia di urinare.
Sia negli uomini che nelle donne, la tricomoniasi spesso non causa alcun sintomo.
Diagnosi della malattia
La diagnosi di tricomoniasi avviene in laboratorio sulla base delle manifestazioni di infezione e del rilevamento di trichomonas negli strisci vaginali, nel canale cervicale nelle donne e nell'uretra negli uomini.
Trattamento della tricomoniasi
La tricomoniasi può essere trattata con successo con antibiotici. Gli antibiotici più popolari per il trattamento della tricomoniasi sono la nistatina e il trichopolum. Il trattamento della tricomoniasi deve essere effettuato sotto la supervisione di un medico. Non cercare di curare la tricomoniasi da solo a casa, tali azioni porteranno solo a risultati negativi.
Per essere sicuri della guarigione è necessario completare l'intero ciclo di trattamento e sottoporsi a test di controllo da parte di un medico. Il trattamento della tricomoniasi deve essere effettuato da entrambi i partner.
Prevenzione della tricomoniasi
È necessario esaminare e, se viene rilevata la malattia (segni di tricomoniasi), il trattamento di tutte le persone che hanno avuto rapporti sessuali con un paziente affetto da tricomoniasi. È inoltre necessario esaminare le ragazze se anche uno solo dei genitori si ammala.
L'uso del preservativo è il metodo più affidabile per prevenire l'infezione sia dalla tricomoniasi che da altre malattie sessualmente trasmissibili.
Con la tricomoniasi non c'è immunità e, se si è negligenti, sono possibili ripetute infezioni da tricomoniasi.
Dopo un rapporto sessuale senza preservativo, urinare immediatamente e lavare i genitali esterni con acqua tiepida e sapone (preferibilmente sapone domestico). Entro 2 ore dal rapporto sessuale, per la prevenzione vengono utilizzati antisettici speciali sotto forma di soluzioni: gibitan, cidipol, miramistina e altri. Non bisogna però dimenticare che questi rimedi non sono efficaci al 100%, e la loro efficacia diminuisce man mano che aumenta il periodo di tempo trascorso dal rapporto sessuale.
Non è un segreto che ogni uomo sogna sempre di essere in buona forma, attivo ed energico, pieno di salute fino alla vecchiaia. Sfortunatamente, non tutti ci riescono. La ragione di ciò è lo stile di vita sbagliato, cattive abitudini, stress costante, che il sesso maschile affronta peggio della metà femminile dell'umanità. A ciò si aggiunge l’ambiente povero, l’alimentazione di scarsa qualità e l’influenza degli stereotipi della società secondo cui gli uomini non dovrebbero lamentarsi della salute o di altri problemi.
Le statistiche sull’aspettativa di vita del sesso più forte danno cifre molto desolanti. Questo perché la maggior parte degli uomini non è molto preoccupata per la prevenzione delle malattie; sono abituati a consultare un medico quando qualcosa ha smesso di funzionare normalmente o è diventato molto doloroso, ad esempio, la potenza è diminuita o sono comparsi sintomi di prostatite. Le malattie degli organi genitali negli uomini sono un problema comune e importante di cui tutti gli uomini dovrebbero essere consapevoli.
Quello che devi sapere di anatomia e fisiologia
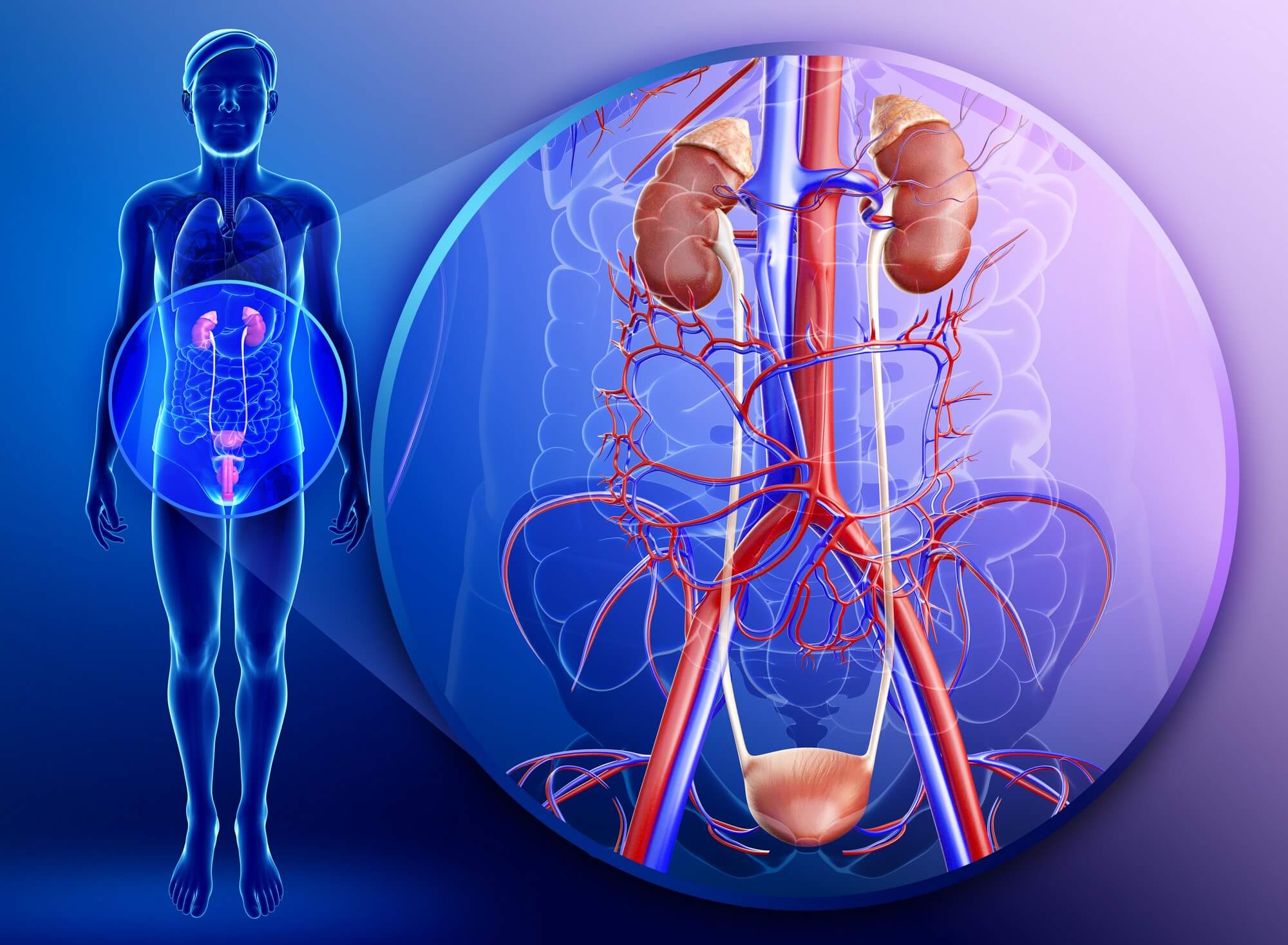
L'area genitale maschile sono i testicoli (testicoli), le loro appendici, i vasi deferenti, le vescicole seminali, la prostata, le ghiandole di Cooper (organi genitali esterni), nonché il pene e lo scroto (organi genitali interni).
- I testicoli (testicoli) sono un organo ghiandolare pari che svolge una duplice funzione (il rilascio di androgeni nel sangue, in particolare testosterone, e la produzione di sperma). Ogni testicolo ha una struttura lobulare dovuta a numerosi setti; questi lobuli contengono numerosi tubuli seminiferi e in essi avviene la spermatogenesi. I testicoli sono appesi ai cordoni spermatici, ciascuno dei quali contiene i vasi deferenti, i vasi e i nervi. Sul bordo posteriore del testicolo è presente un'appendice che assicura che gli spermatozoi raggiungano lo stadio maturo e il loro normale passaggio nei vasi deferenti.
- I dotti deferenti (sinistro e destro) - ciascuno è lungo circa mezzo metro, è composto da 4 parti: testicolare (lungo la lunghezza del testicolo), cordone (nel cordone spermatico), inguinale (nel canale inguinale attraverso il quale il testicolo scende nello scroto dopo la nascita di un maschio), pelvico (dal canale inguinale alla prostata).
- Vescicole (vescicole seminali) - situate sopra il livello della prostata ai lati dei dotti deferenti, hanno i propri dotti escretori, che si combinano con i dotti deferenti, dando origine a due dotti eiaculatori. La funzione delle bolle è nutrizione energetica e la conservazione delle cellule riproduttive maschili, nonché lo smaltimento della parte non realizzata del liquido seminale e dello sperma.
- La ghiandola prostatica è un organo spaiato, costituito da muscoli e tessuto ghiandolare, ha due lobuli e un istmo. La prostata si trova nel bacino sotto la vescica, coprendo entrambi i lati parte superiore uretra. Funzione - secrezione della secrezione, che costituisce la parte liquida dello sperma.
- Le ghiandole bulbouretrali di Cooper si trovano dietro l'uretra nello spesso tessuto muscolare del perineo. I dotti di questa ghiandola accoppiata si aprono nell'uretra, fornendo lì un fluido viscoso per proteggere la mucosa del canale dall'influenza irritante dell'urina.
- Il pene è un organo esterno necessario per rimuovere l'urina ed espellere lo sperma. C'è una sezione posteriore del pene (attaccata al bacino), un corpo e una testa, in cima alla quale si trova l'apertura dell'uretra. Il pene è costituito da due corpi cavernosi e un corpo spugnoso; sotto l'influenza di un impulso nervoso proveniente dal cervello, sono in grado di attirare sangue nelle loro molteplici cavità, aumentando notevolmente di dimensioni e diventando più densi. Con il deflusso del sangue, le caverne cavernose collassano.
- Lo scroto è un sacco di pelle e muscoli, diviso in due parti da un setto, dove si trovano i testicoli, il loro epididimo e le parti inferiori dei cordoni spermatici.
Leggi anche: Che taglia dovrebbero avere i testicoli negli uomini?
Eziologia e patogenesi
Ci sono molti disturbi che colpiscono esclusivamente la parte maschile della popolazione. E non solo tra le persone mature e anziane, ma anche ultimi anni C'è una tendenza ad un aumento delle malattie degli organi genitali nei giovani e nei giovani.
Ci sono abbastanza ragioni per questo:
- basso grado di difesa immunitaria del corpo;
- cattive condizioni ambientali, soprattutto nelle grandi città;
- ritmo di vita frenetico, stress e superlavoro;
- basso livello di attività fisica;
- stile di vita sedentario ( lavoro sedentario, riposo passivo);
- promiscuità, rapporti sessuali non protetti.
Le malattie puramente maschili sono processi patologici nei testicoli, nelle appendici, nello scroto, nel pene, nella prostata, nelle vescicole seminali, nonché disturbi nel normale funzionamento di questi organi.
La medicina classica divide tutte le malattie degli organi genitali negli uomini nei seguenti gruppi:
- infettivo-infiammatori (balanite, balanopostite, orchite, epididimite, vescicolite, prostatite, uretrite);
- anomalie e malformazioni congenite (criptorchidismo, poliorchidismo, ipoplasia e displasia testicolare, idrocele, spermatocele, fimosi, parafimosi);
- neoplasie benigne e maligne (tumore dei testicoli, del pene, cancro e adenoma prostatico);
- lesioni traumatiche;
- disfunzioni sessuali.
Tra le infezioni che causano malattie maschili ci sono:
- specifico (patogeni della gonorrea, sifilide, tricomoniasi, tubercolosi);
- non specifici (stafilococchi, E. coli, Proteus e Klebsiella, ureaplasma, clamidia e virus influenzali, herpes, citomegalovirus, funghi patogeni).
Questi agenti infettivi entrano nel corpo maschile ascendente attraverso l'uretra, il più delle volte attraverso il contatto sessuale o l'uso di un catetere. Meno comunemente, può verificarsi una diffusione ematogena di microbi da focolai di infezione cronica nel corpo (tonsillite cronica, sinusite, carie).
Le malattie infiammatorie croniche sono spesso associate al ristagno di sangue o secrezioni organo maschile a causa della vita sessuale irregolare, del ricorso costante al coito interrotto, dell'inattività fisica, dell'alcolismo, del fumo.
Fattori predisponenti alla patologia oncologica (cancro alla prostata) possono essere l'ereditarietà, squilibrio ormonale, età, razza, lavoro in industrie pericolose, elevato consumo di grassi animali e carni lavorate. Fattori importanti per lo sviluppo dei tumori testicolari sono il criptorchidismo (non discesa di entrambi i testicoli nello scroto) o monorchidismo e i traumi. Per il cancro del pene: radiazioni ionizzanti o microonde, malattie croniche a lungo termine.
La disfunzione erettile spesso accompagna questo malattie gravi, come l'aterosclerosi vascolare, il diabete mellito, l'obesità, l'ipertensione, le malattie o lesioni della colonna vertebrale e del midollo spinale, gli stati nevrotici e depressivi.
Per età, c'è una certa predominanza di alcune patologie - lesioni traumatiche e infezioni sono più spesso osservate nei giovani e nei ragazzi, malattie benigne e maligne - nelle persone mature e anziane. La disfunzione sessuale può verificarsi a qualsiasi età, con differenze nella durata della malattia. Nei giovani si verifica più spesso disturbo funzionale ed è temporaneo; negli uomini maturi e anziani possono esserci cause organiche associate a gravi patologie concomitanti.
Manifestazioni cliniche caratteristiche
Tutti i sintomi delle malattie degli organi genitali negli uomini sono suddivisi in diversi gruppi a seconda della natura, della posizione, del metodo di rilevamento e dell'impatto su altri organi e sistemi.
- I cambiamenti esterni nei genitali esterni vengono rilevati esaminando e palpando lo scroto e il pene. In questo modo si può individuare il monorchidismo (assenza di un testicolo) o il criptorchidismo (assenza di entrambi) l'ingrossamento indolore dello scroto da un lato indica idrocele (idrocele se c'è dolore, indica infiammazione del testicolo o dell'epididimo); Un aumento del volume del pene può essere dovuto a un processo tumorale o al priapismo, la curvatura di questo organo può essere dovuta alla malattia di Peyronie o a una lesione.
- Disturbi generali - febbre, brividi (con infezioni e malattie infiammatorie), perdita di peso (con oncologia), segni di ginecomastia (aumento degli estrogeni - con cancro ai testicoli o terapia ormonale).
- Sensazioni dolorose - possono essere di varia intensità e durata nel perineo, nei genitali esterni, durante la minzione o l'eiaculazione, possono irradiarsi a ano, basso addome, gamba.
- Fenomeni disurici (disturbi dell'escrezione urinaria) - aumento della frequenza con prostatite, impulsi frequenti, soprattutto notturni e difficoltà a svuotare la vescica sono caratteristici dell'adenoma prostatico, incontinenza urinaria - con un tumore canceroso.
- Cambiamenti nella natura del sedimento urinario - comparsa di muco e pus nelle malattie infiammatorie, sangue - nei processi maligni.
- Secrezione dall'apertura uretrale di natura patologica e alterazioni dello sperma (pus - in caso di infezioni, perdita di sperma - in caso di lesione spinale, sangue - in caso di oncologia, trauma).

 Entrata
Entrata